Diese Faktenbox soll Ihnen helfen, Nutzen und Schaden von nicht-invasiven Pränataltests (NIPT) zum Erkennen von spezifischen Erbgutveränderungen (Trisomien) abzuwägen. Die Informationen und Zahlen stellen keine endgültige Bewertung dar. Sie basieren auf den derzeit besten wissenschaftlichen Erkenntnissen.
Die Faktenbox wurde vom Harding-Zentrum für Risikokompetenz erstellt.
Im Kern jeder Zelle werden in den sogenannten Chromosomen genetische Informationen über einen Menschen aufbewahrt. Jeder Mensch hat 46 Chromosomen.
In sehr seltenen Fällen kann es bei der Zellteilung zu Erbgutveränderungen kommen. Bei manchen Erbgutveränderungen liegt ein Chromosom dreifach vor. Das heißt der Nachkomme hat eine Trisomie, die je nach betroffenen Chromosomen unterschiedlich bezeichnet wird (z.B. Trisomie 21, wenn das 21. Chromosom dreimal statt zweimal vorhanden ist). [1, 2].
Der Schweregrad und die klinischen Auswirkungen sind bei den verschiedenen Trisomien unterschiedlich [1].
- Eine Trisomie 21 entsteht etwa bei 140 bis 230 von je 100.000 Nachkommen.
- Eine Trisomie 18 entsteht etwa bei 59 von je 100.000 Nachkommen.
- Eine Trisomie 13 entsteht etwa bei 23 von je 100.000 Nachkommen.
Die Wahrscheinlichkeit von solchen und anderen Erbgutveränderungen steigt mit dem Alter der Mutter.
Der NIPT dient der frühzeitigen Erkennung von Erbgutveränderungen in der Schwangerschaft. Er dient als ergänzendes Diagnoseinstrument im Falle eines auffälligen kombinierten Ersttrimesterscreenings (das ist eine andere Blutuntersuchung der Mutter und eine Ultraschall-Untersuchung des kindlichen Nackenbereichs, der sogenannte Nackentransparenz-Test). Der NIPT kann ab der 10. Schwangerschaftswoche durchgeführt werden. Hierfür wird der schwangeren Frau eine Blutprobe entnommen. Denn neben Erbinformationen (DNA) der Mutter findet man dort auch Teile der DNA des Nachkommen (cffDNA). Diese Teile vom Erbgut des Nachkommen stammen meist aus der Plazenta (Mutterkuchen). Bei dem Test werden sie aus dem Blut der Mutter gefiltert und sortiert. Wird dabei beispielsweise eine übermäßige Anzahl von Teilen der Chromosomen 21, 18 oder 13 gefunden, kann dies zur Bestimmung der Trisomie 21, 18 oder 13 verwendet werden [3].
Die Untersuchung der Blutprobe dauert bis zu zwei Wochen. Das Ergebnis ist dabei keine endgültige Diagnose, sondern nur eine Einschätzung über das bestehende Risiko für eine Trisomie des Nachkommens. Drei verschiedene Befunde sind möglich und werden für jede Erbgutveränderung separat angegeben: „geringes Risiko“, „hohes Risiko“ und bei einigen Tests zusätzlich „unklares Risiko“ [3]:
"Geringes Risiko": Eine Erbgutveränderung kann zu fast 100 Prozent ausgeschlossen werden.
"Hohes Risiko": Bei Frauen aus dieser Risikogruppe hat das Kind in neun von zehn Fällen eine Erbgutveränderung.
"Unklares Risiko": Der Test liefert kein brauchbares Ergebnis. Dies kann durch eine Probe mit einer zu geringen Menge an fetaler DNA verursacht werden. Manchmal wird dies durch Übergewicht der Mutter verursacht. Der Test kann dann mit einer neuen Blutprobe wiederholt werden.
Vor der Blutentnahme und nach Vorliegen der Ergebnisse muss der Arzt die schwangere Frau ausführlich beraten. Weitergehend muss er ihre schriftliche Zustimmung einholen, um zu dokumentieren, dass die Mutter die Testergebnisse auch wirklich erfahren möchte [2].
Diese Faktenbox betrachtet zwei verschiedene Verfahren zum NIPT, die kombiniert dargestellt werden:
Massive parallele Schrotschuss-Sequenzierung (MPSS)
Bei diesem Verfahren werden alle DNA-Teile der mütterlichen Blutprobe zufällig analysiert [1].
Gezielte massive parallele Sequenzierung (TMPS)
Hierbei wird das mütterliche Blut nur auf bestimmte DNA-Teile untersucht [1].
Diese Verfahren können je nach Testanbieter andere Handelsnamen haben (z.B. Harmony Prenatal Test®, PraenaTest® oder Panorama Test®).
Es ist möglich, dass der NIPT eine bestehende Erbgutveränderung nicht erkennt (falsch-negatives Ergebnis). Einige seltene Formen der Trisomien 21, 18 und 13 können durch einen Bluttest nicht sicher nachgewiesen werden, zum Beispiel, wenn nur ein Teil der Körperzellen des Kindes das entsprechende Chromosom dreimal hat, während andere Zellen einen regelmäßigen Chromosomensatz haben (sogenannte Mosaik-Trisomie) [1].
Auch falsch-positive Ergebnisse (Fehlalarme) sind möglich. Das bedeutet, dass möglicherweise ein hohes Risiko erkannt wird, obwohl keine Erbgutveränderung beim Nachkommen vorliegt. Deswegen wird bei einem auffälligen Befund immer auch eine so genannte invasive Untersuchung, durch einen Fruchtwassertest (Amniozentese) oder Plazentapunktionen (Chorionzottenbiopsien) vom Arzt empfohlen, um das Testergebnis zu verfeinern [2]. Dabei wird mit einer feinen Nadel etwas Fruchtwasser aus der Fruchtblase oder etwas Gewebe vom Mutterkuchen entnommen. Beide Untersuchungsvarianten bergen ein Risiko: Bei etwa 1 bis 2 von je 100 Frauen kommt es jeweils dadurch zu einer Fehlgeburt [1].
Die folgenden Abbildungen zeigen für Frauen im Durchschnittsalter von 25 Jahren, 35 Jahren und 40 Jahren, wie oft falsch-negative und falsch-positive Ergebnisse beim TMPS-Verfahren nach einem Ersttrimesterscreening vorkommen. Dafür wird angenommen, dass, bezogen auf 100.000 Frauen in jeder Altersgruppe, 81 Frauen im Alter von 25 Jahren (0,08%), 300 Frauen im Alter von 35 Jahren (0,3%) und 1.020 Frauen im Alter von 40 Jahren (1%) ein hohes Risiko für eine Erbgutveränderung aufweisen [4].
Es ist möglich, dass der NIPT eine bestehende Erbgutveränderung nicht erkennt (falsch-negatives Ergebnis). Einige seltene Formen der Trisomien 21, 18 und 13 können durch einen Bluttest nicht sicher nachgewiesen werden, zum Beispiel, wenn nur ein Teil der Körperzellen des Kindes das entsprechende Chromosom dreimal hat, während andere Zellen einen regelmäßigen Chromosomensatz haben (sogenannte Mosaik-Trisomie) [1].
Auch falsch-positive Ergebnisse (Fehlalarme) sind möglich. Das bedeutet, dass möglicherweise ein hohes Risiko erkannt wird, obwohl keine Erbgutveränderung beim Nachkommen vorliegt. Deswegen wird bei einem auffälligen Befund immer auch eine so genannte invasive Untersuchung, durch einen Fruchtwassertest (Amniozentese) oder Plazentapunktionen (Chorionzottenbiopsien) vom Arzt empfohlen, um das Testergebnis zu verfeinern [2]. Dabei wird mit einer feinen Nadel etwas Fruchtwasser aus der Fruchtblase oder etwas Gewebe vom Mutterkuchen entnommen. Beide Untersuchungsvarianten bergen ein Risiko: Bei etwa 1 bis 2 von je 100 Frauen kommt es jeweils dadurch zu einer Fehlgeburt [1].
Die folgenden Abbildungen zeigen für Frauen im Durchschnittsalter von 25 Jahren, 35 Jahren und 40 Jahren, wie oft falsch-negative und falsch-positive Ergebnisse beim TMPS-Verfahren nach einem Ersttrimesterscreening vorkommen. Dafür wird angenommen, dass, bezogen auf 100.000 Frauen in jeder Altersgruppe, 81 Frauen im Alter von 25 Jahren (0,08%), 300 Frauen im Alter von 35 Jahren (0,3%) und 1.020 Frauen im Alter von 40 Jahren (1%) ein hohes Risiko für eine Erbgutveränderung aufweisen [4].
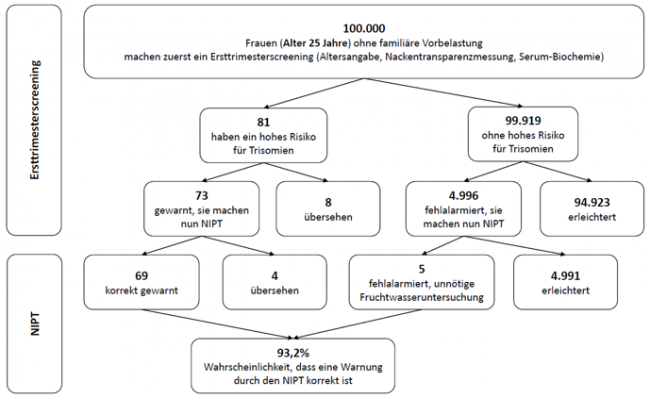
Abbildung 1: Zuverlässigkeit des NIPT (TMPS) in Folge eines Ersttrimesterscreenings, ein hohes Risiko von Trisomie 21 (Down-Syndrom) bei einer Schwangerschaft im Durchschnittsalter von 25 Jahren aufzudecken
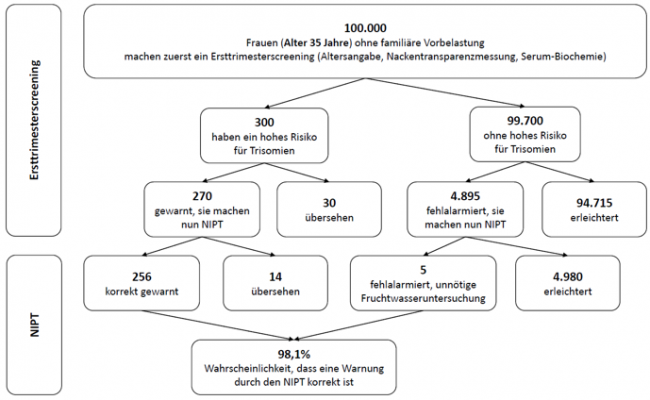
Abbildung 2: Zuverlässigkeit des NIPT (TMPS) in Folge eines Ersttrimesterscreenings, ein hohes Risiko von Trisomie 21 (Down-Syndrom) bei einer Schwangerschaft im Durchschnittsalter von 35 Jahren aufzudecken
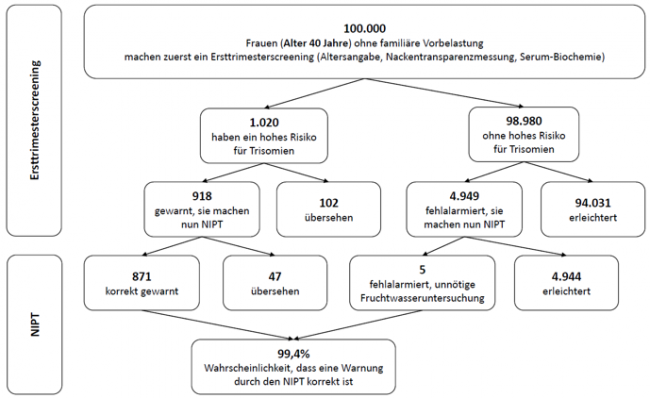
Abbildung 3: Zuverlässigkeit des NIPT (TMPS) in Folge eines Ersttrimesterscreenings, ein hohes Risiko von Trisomie 21 (Down-Syndrom) bei einer Schwangerschaft im Durchschnittsalter von 40 Jahren aufzudecken
Schwangere Frauen jeden Alters können im Anschluss an das Ersttrimesterscreening einen NIPT in Betracht ziehen. Sie werden sowohl für normale als auch für Risikoschwangerschaften angeboten, können aber nur unter bestimmten Voraussetzungen von der gesetzlichen Krankenkasse abgerechnet werden [1, 3].
Eine alternative Möglichkeit ist es, nicht an einem pränatalen Screening (Ersttrimesterscreening, NIPT) teilzunehmen. Einige schwangere Frauen ziehen es vor, ihre Schwangerschaft in „guter Hoffnung“ zu erleben und beobachtend abzuwarten, während andere es vorziehen, so viel wie möglich im Voraus zu wissen, um Vorbereitungen oder einen Abbruch in Betracht zu ziehen.

In der Faktenbox wird die Nutzung von NIPT, anhand der Möglichkeit, korrekte Vorhersagen zum Vorhandensein einer Trisomie 13, 18 oder 21 zu treffen, beurteilt.
Die Tabelle liest sich wie folgt:
843 bis 985 von je 1.000 Frauen, die aufgrund eines auffälligen Ergebnisses im Ersttrimesterscreening einen NIPT machen, würden durch ein negatives NIPT-Ergebnis korrekt informiert werden. Bei 1 Frau von je 1.000 würde der NIPT fälschlicherweise eine Trisomie anzeigen (falsch-positiver Test) und unnötige Folgeuntersuchungen nach sich ziehen. Bei 1 bis 8 Frauen könnte der Test das Vorhandensein einer Trisomie nicht anzeigen, obwohl diese vorliegt (falsch-negatives Ergebnis).
Die Zahlen in der Faktenbox sind gerundet. Sie basieren auf 65 Studien mit etwa 86.000 Teilnehmerinnen [1].
Die Teilnahme am pränatalen Screenings (Ersttrimesterscreening, NIPT) ist eine Entscheidung, die auf persönlichen Wünschen und Vorstellungen der werdenden Mutter und ihrer Familienangehörigen beruhen sollte. Kein Arzt, Geburtshelfer oder anderes medizinisches Personal sollte sie zu einer Entscheidung zwingen [3].
Der NIPT ist grundsätzlich nicht als alleinstehendes diagnostisches Instrument anzusehen. In Deutschland wird der NIPT bei Auffälligkeiten oder Unklarheiten nach den Untersuchungen im ersten Trimenon angewendet (kombiniertes Ersttrimesterscreening). Denn ab der 11. Schwangerschaftswoche wird der Fötus im Bauch der Mutter ärztlich untersucht. Dazu gehören eine anatomische Beurteilung des Fötus durch eine Ultraschalluntersuchung, die Messung der Nackenfaltentransparenz und verschiedene Blutuntersuchungen, die es erlauben bereits viele Fehlbildungen sicher auszuschließen [3].
Bei allen Entscheidungen, die eine werdende Mutter treffen muss, sollte auch berücksichtigt werden, dass sich beispielsweise die Betreuung von Kindern mit Trisomie 21 und die Beratungsmöglichkeiten für ihre Familie in den letzten Jahrzehnten grundlegend verändert haben. Diese Veränderungen – einschließlich medizinischer und chirurgischer Fortschritte, spezielle gesundheitsfördernde Maßnahmen und die Unterstützung von Eltern und Familienmitgliedern – haben Menschen mit Trisomie 21 geholfen, länger zu leben und mehr Lebensqualität zu erfahren. Ihre mittlere Lebenserwartung beträgt heute 58 Jahre. Menschen mit Trisomie 21 tragen zur Vielfalt einer Gesellschaft bei. Niemand kann Vorhersagen über die Zukunft oder Entwicklung eines Kindes mit Trisomie 21 machen, aber auch ohne Trisomie 21 sind solche Vorhersagen nicht möglich [1].
Die Beweislage wurde von den Autoren der eingeschlossenen Übersichtsarbeit ermittelt. Nach deren Bewertung hat die Beweislage insgesamt eine moderate Qualität.
Einige Ergebnisse könnten durch weitere Forschung verändert werden.
- Dezember 2020 (Erstellung)
Die Informationen für die Faktenbox wurden den folgenden Quellen entnommen:
[1] Badeau M, Lindsay C, Blais J, et al. Genomics‐based non‐invasive prenatal testing for detection of fetal chromosomal aneuploidy in pregnant women. Cochrane Database of Systematic Reviews 2017(11). doi: 10.1002/14651858.CD011767.pub2.
[2] Kozlowski P, Burkhardt T, Gembruch U, Gonser M, Kähler C, Kagan KO, Tercanli S et al. (2019). DEGUM, ÖGUM, SGUM and FMF Germany recommendations for the implementation of first-trimester screening, detailed ultrasound, cell-free DNA screening and diagnostic procedures. Ultraschall in der Medizin, 40(02), 176-193. doi: 10.1055/a-0631-8898.
[2] Vanstone M, Cernat A, Majid U, et al. Perspectives of pregnant people and clinicians on noninvasive prenatal testing: A systematic review and qualitative meta-synthesis. Ontario Health Technology Assessment Series 2019;19(5):1–38. Abrufbar unter: https://www.hqontario.ca/Portals/0/documents/evidence/reports/qualrep-noninvasive-prenatal-testing.pdf (30.11.2020).
[3] BZgA. Genetische Bluttests auf Chromosomen-Abweichungen. Abrufbar unter: https://www.familienplanung.de/schwangerschaft/praenataldiagnostik/bluttests-auf-trisomien/ (30.11.2020).
[4] Schwartz FW (2003). Das Public Health Buch: Gesundheit und Gesundheitswesen: Gesundheit fördern, Krankheit verhindern. Urban und Fischer.
