Diese Faktenbox soll Ihnen helfen, Nutzen und Schaden einer Schutzimpfung gegen COVID-19 abzuwägen. Die Informationen und Zahlen stellen keine endgültige Bewertung dar.
Die Faktenboxen wurden vom Harding-Zentrum für Risikokompetenz (Universität Potsdam) erstellt.
Corona (COVID-19) ist eine Erkrankung, die durch das Coronavirus (SARS-CoV-2) ausgelöst wird. Sie verläuft in den meisten Fällen mild. Bei manchen Menschen kann sie aber zu Atemnot bis hin zu einer notwendigen Beatmung durch eine Maschine, Lungenentzündung, neurologischen sowie Herz und Kreislauf betreffenden Kurz- und Langzeitschäden und auch zum Tod führen [1].
Das Coronavirus wird durch virushaltige Tröpfchen übertragen, die beispielsweise durch Sprechen, Niesen und Husten ausgestoßen werden. Auch mit Hilfe von Partikeln, die längere Zeit in der Luft schweben können (Aerosolpartikel), gelangen Viren in die Atemwege. Seltener sind Ansteckungen über den Kontakt mit Oberflächen, die mit virushaltigem Sekret (Speichel, Auswurf) verunreinigt sind (z.B. überTürklinken oder beim Händeschütteln) [1]. Nicht alle Menschen mit einer SARS-CoV-2-Infektion entwickeln Symptome [2].
Die mRNA-Impfstoffe enthalten eine Bauanleitung. Diese Bauanleitung in Form von Erbinformationen des Coronavirus (zu dessen Stachelprotein) wird Boten-RNA bzw. Messenger-RNA (mRNA) genannt. Mit ihrer Hilfe werden nach der Impfung in Körperzellen die Stachelproteine hergestellt, die das Immunsystem zu einer gezielten Antikörperbildung und zellulärer Abwehr gegen das Coronavirus anregen. Das Immunsystem ist dann auf Coronavirus-Infektionen vorbereitet (RKI FAQ).
Unterschiedliche COVID-19-Impfstoffe stehen für verschiedene Altersgruppen zur Verfügung (siehe RKI FAQ).
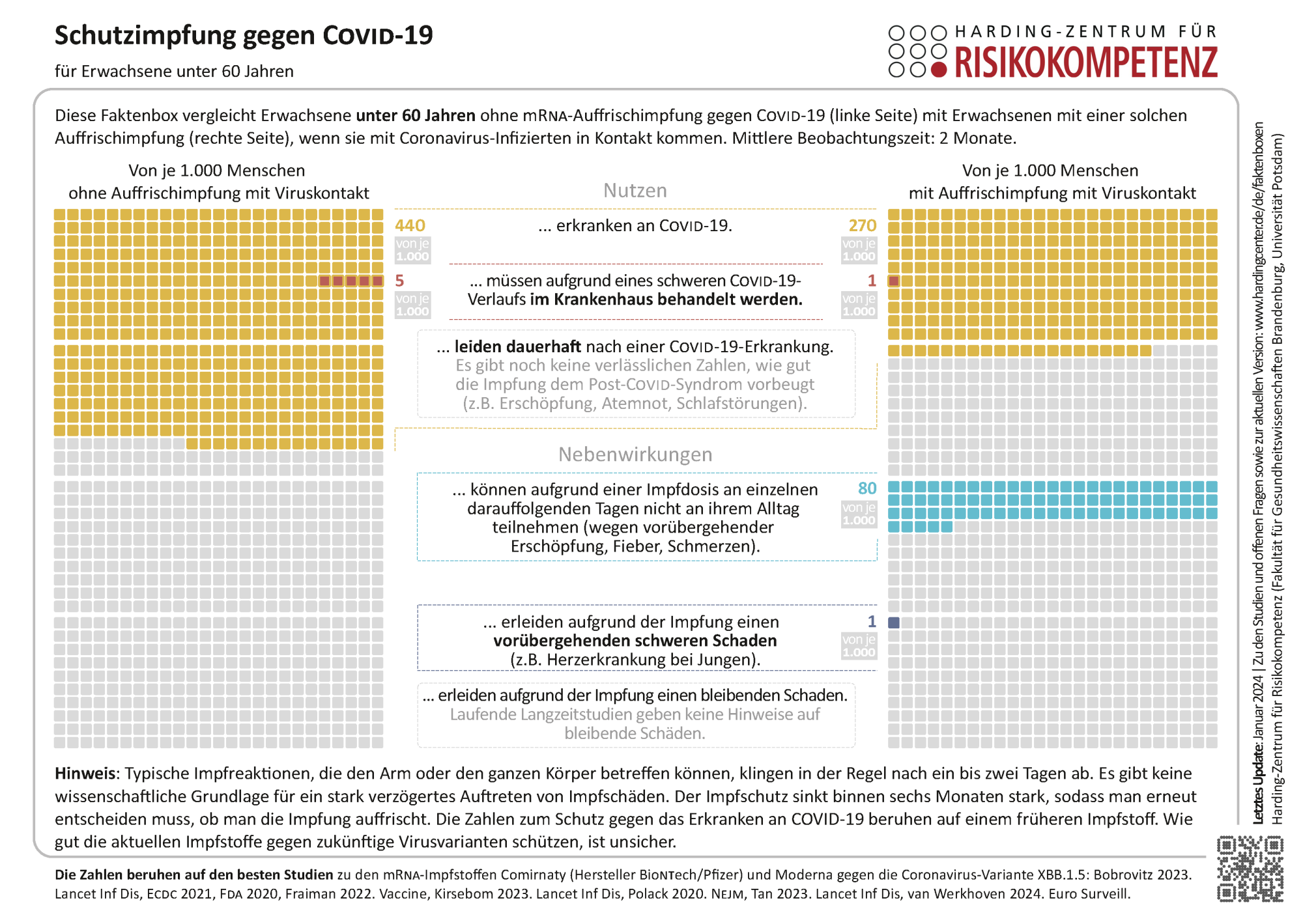
In der Faktenbox werden 1.000 Menschen mit und ohne Auffrischimpfung einander gegenübergestellt. Von 1.000 Personen unter 60 Jahren würden bei engen Kontakt zu einer an COVID-19 erkrankten Person etwa 440 der Personen ohne Auffrischimpfung erkranken. Von 1.000 Personen unter 60 Jahren mit Auffrischimpfung würden hingegen 270 an COVID-19 erkranken. Es würden also 170 Fälle durch die Auffrischimpfung verhindert.
Die Qualität der wissenschaftlichen Beweislage (Evidenz) zur Prävention von COVID-19-Erkrankungen zu COVID-19-Hospitalisierungen schätzen wir mit Blick auf die Limitationen von nicht-randomisierten Wirksamkeitsstudien als gering ein [5].
Geringe Evidenzqualität bedeutet: Unser Vertrauen in die Schätzung der Wirksamkeit ist begrenzt. Die tatsächliche Wirksamkeit kann von der geschätzten Wirksamkeit deutlich abweichen.
Wie gut die jetzt eingesetzten Impfstoffe gegen die aktuellen und zukünftigen Virenvarianten schützen, ist unsicher.
Eine Auffrischungsimpfung empfiehlt sich für bestimmte Zielgruppen bereits nach drei bis sechs Monaten. Einzelheiten finden Sie bei häufig gestellten Fragen auf der Seite des Robert Koch-Instituts (RKI FAQ).
Als vorübergehende schwerwiegende Folge ist das seltene Auftreten von Herzmuskelentzündungen bei jungen Männern einzuschätzen. Infolgedessen wird Moderna für diese Zielgruppe nicht empfohlen. Bisher wurden keine anhaltenden Nebenwirkungen beobachtet, die auf die Impfung zurückzuführen waren. In seltenen Fällen (10 unter 1 Million Impfungen) gab es eine schockartige allergische Reaktion (Anaphylaxie) auf den Impfstoff. Die meisten traten innerhalb von 15 Minuten nach der Impfung auf. 8 von 10 Betroffenen hatten bereits in der Vergangenheit Erfahrung mit allergischen Reaktionen unterschiedlicher Schwere [3].
Um die Unsicherheit über einen längeren Zeitraum zu reduzieren, werden unabhängige Langzeitbeobachtungen durchgeführt. Die Erfahrungen mit Impfstoffen über viele Jahre haben gezeigt, dass die meisten Nebenwirkungen kurze Zeit nach der Impfung auftreten. Weitere Einzelheiten finden Sie bei häufig gestellten Fragen auf der Seite des Robert Koch-Instituts (RKI FAQ).
Ohne, dass die Impfung damit etwas zu tun hat, werden einige Menschen kurz nach ihrer Impfung sterben (z.B. durch einen Autounfall, an Krebs oder einem Herzinfarkt). Entscheidend ist, dass Krankheit und Tod jederzeit geimpfte wie nicht-geimpfte Menschen treffen können. Sofern es beide Gruppen etwa gleichmäßig oft betrifft, kann eine Beteiligung der Impfung ausgeschlossen werden. Dies wird durch Langzeitbeobachtungen beider Gruppen sichergestellt. Einzelheiten finden Sie auf den Seiten des Paul Ehrlich Instituts.
Boten-RNA ist im ganzen Körper immer in zahlreichen Varianten verbreitet, weshalb die Erbanlagen grundsätzlich vor ihr geschützt sind. Vor allem kann RNA aufgrund der abweichenden chemischen Struktur nicht in die Erbanlagen eingebaut werden [4]. Die Boten-mRNA verändert also nicht die menschlichen Erbanlagen.
Die mRNA-Impfstoffe sind für Menschen mit Vorerkrankungen zugelassen. Die zugrundeliegenden Studien geben keine Hinweise auf relevante Unterschiede bezüglich der Wirksamkeit und Sicherheit der Impfung zwischen Menschen mit und ohne Vorerkrankung.
Die Informationen für den Begleittext wurden den folgenden Quellen entnommen:
[1] Bundeszentrale für gesundheitliche Aufklärung (BZgA). (2020, 15. Dezember). AHAFormel: Alltagsleben in Coronazeiten. https://www.infektionsschutz.de/coronavirus/alltag-in-zeiten-von-corona.html
[2] Robert Koch-Institut (RKI). (2021, 28. April). Täglicher Lagebericht des RKI zur Coronavirus‐Krankheit‐2019 (COVID‐19). https://www.rki.de/DE/Content/InfAZ/N/Neuartiges_Coronavirus/Situationsberichte/Apr_2021/2021-04-28-de.pdf
[3] Centers for Disease Control and Prevention (CDC) (2021). Allergic Reactions Including Anaphylaxis After Receipt of the First Dose of Pfizer-BioNTech COVID-19 Vaccine - United States, December 14-23, 2020. Morbidity and Mortality Weekly Report (MMWR) https://www.cdc.gov/mmwr/volumes/70/wr/mm7002e1.htm
[4] Paul-Ehrlich-Institut. (2022, 19. August). FAQ - Häufig gestellte Fragen. https://www.pei.de/. https://www.pei.de/DE/service/faq/faq-coronavirus-inhalt.html
[5] Ioannidis, J. P. (2022). Factors influencing estimated effectiveness of COVID-19 vaccines in non-randomised studies. BMJ Evidence-Based Medicine. Online-Vorabveröffentlichung.
Die Informationen für die Faktenboxen wurden den folgenden Quellen entnommen:
Quellen zum Ausgangsrisiko:
Ao, D., He, X., Hong, W., & Wei, X. (2023). The rapid rise of SARS‐CoV‐2 Omicron subvariants with immune evasion properties: XBB. 1.5 and BQ. 1.1 subvariants. MedComm, 4(2), e239.
Errechnet über den Vergleich mit Delta: ECDC (2021). Implications for the EU/EEA on the Spread of the SARS-CoV-2 Delta (B. 1.617. 2) Variant of Concern. Brief report.;
Karyakarte, R. P., Das, R., Dudhate, S., Agarasen, J., Pillai, P., Chandankhede, P. M., ... & Gadiyal Jr, Y. (2023). Clinical Characteristics and Outcomes of Laboratory-Confirmed SARS-CoV-2 Cases Infected With Omicron Subvariants and the XBB Recombinant Variant. Cureus, 15(2).
Madewell, Z. J., Yang, Y., Longini, I. M., Halloran, M. E., & Dean, N. E. (2022). Household secondary attack rates of SARS-CoV-2 by variant and vaccination status: an updated systematic review and meta-analysis. JAMA Network Open, 5(4), e229317-e229317.
Shang, W., Kang, L., Cao, G., Wang, Y., Gao, P., Liu, J., & Liu, M. (2022). Percentage of asymptomatic infections among SARS-CoV-2 omicron variant-positive individuals: a systematic review and meta-analysis. Vaccines, 10(7), 1049.
Uriu, K., Ito, J., Zahradnik, J., Fujita, S., Kosugi, Y., Schreiber, G., & Sato, K. (2023). Enhanced transmissibility, infectivity, and immune resistance of the SARS-CoV-2 omicron XBB. 1.5 variant. The Lancet Infectious Diseases, 23(3), 280-281.
Yu, W., Guo, Y., Zhang, S., Kong, Y., Shen, Z., & Zhang, J. (2022). Proportion of asymptomatic infection and nonsevere disease caused by SARS‐CoV‐2 Omicron variant: A systematic review and analysis. Journal of Medical Virology, 94(12), 5790-5801.
Quellen zu den Impfstoffen:
Die dargestellten Daten beleuchten die Wirksamkeit der Impfstoffe über einen Zeitraum von etwa zwei Monaten. Dabei werden sowohl die kurzfristige Wirksamkeit, wenn der volle Impfschutz erstmals etabliert ist, als auch die reduzierte Wirksamkeit am Ende des Zeitraums berücksichtigt. Die Datengrundlage für längere Zeiträume ist bislang zu eingeschränkt.
Wenn Evidenz für bestimmte Kombinationen von Impfstoffen und Altersgruppen bislang fehlt, so wird a) von verwandten Impfstoffen (z.B. anderer mRNA-Impfstoff) und b) die nächstliegende Altersgruppe herangezogen.
Bobrovitz, N., Ware, H., Ma, X., Li, Z., Hosseini, R., Cao, C., ... & Subissi, L. (2023). Protective effectiveness of previous SARS-CoV-2 infection and hybrid immunity against the omicron variant and severe disease: a systematic review and meta-regression. The Lancet Infectious Diseases.;
Kirsebom, F. C. M., Andrews, N., Stowe, J., Ramsay, M., & Bernal, J. L. (2023). Duration of protection of ancestral-strain monovalent vaccines and effectiveness of bivalent BA. 1 boosters against COVID-19 hospitalisation in England: a test-negative case-control study. The Lancet. Infectious Diseases, S1473-3099.;
Tan, C. Y., Chiew, C. J., Pang, D., Lee, V. J., Ong, B., Lye, D. C., & Tan, K. B. (2023). Protective immunity of SARS-CoV-2 infection and vaccines against medically attended symptomatic omicron BA. 4, BA. 5, and XBB reinfections in Singapore: a national cohort study. The Lancet Infectious Diseases.
van Werkhoven, C. H., Valk, A. W., Smagge, B., de Melker, H. E., Knol, M. J., Hahné, S. J., ... & de Gier, B. (2024). Early COVID-19 vaccine effectiveness of XBB. 1.5 vaccine against hospitalisation and admission to intensive care, the Netherlands, 9 October to 5 December 2023. Eurosurveillance, 29(1), 2300703.
Übertragen von vergleichbaren Impfstoffen:
Abu-Raddad, L. J., Chemaitelly, H., Ayoub, H. H., AlMukdad, S., Yassine, H. M., Al-Khatib, H. A., ... & Bertollini, R. (2022). Effect of mRNA vaccine boosters against SARS-CoV-2 omicron infection in Qatar. New England Journal of Medicine;
FDA (2020). Pfizer-BioNTech COVID-19 Vaccine: Vaccines and Related Biological Products Advisory Committee Meeting December 10, FDA Briefing Document.;
Fraiman, J., Erviti, J., Jones, M., Greenland, S., Whelan, P., Kaplan, R. M., & Doshi, P. (2022). Serious adverse events of special interest following mRNA COVID-19 vaccination in randomized trials in adults. Vaccine, 40(40), 5798-5805.
Polack, F. P., Thomas, S. J., Kitchin, N., Absalon, J., Gurtman, A., Lockhart, S., ... & Gruber, W. C. (2020). Safety and efficacy of the BNT162b2 mRNA Covid-19 vaccine. New England Journal of Medicine. 383:2603-2615.
Sheikh, A., Kerr, S., Woolhouse, M., McMenamin, J., & Robertson, C. (2021). Severity of Omicron variant of concern and vaccine effectiveness against symptomatic disease: national cohort with nested test negative design study in Scotland.
Erstellung am 26. Januar 2021
Erste Aktualisierung am 28. Januar 2021
Zweite Aktualisierung am 11. Mai 2021
Dritte Aktualisierung am 08. November 2021
Vierte Aktualisierung am 3. Juni 2022
Fünfte Aktualisierung am 29. November 2022
Sechste Aktualisierung am 18. Januar 2024
